Máu nhiễm mỡ là một bệnh lý rất nhiều người mắc hiện nay, lại có thể dễ dẫn tới các căn bệnh nguy hiểm khác như cao huyết áp, tai biến mạch máu não, nhồi máu cơ tim, xơ vữa động mạch, tiểu đường… Vì vậy, đây được xem là căn bệnh giết người âm thầm và từ từ, sau đó sẽ gây ra những cái chết đột ngột, không dấu hiệu báo trước. Tuy nhiên, nhiều người dân hiện nay vẫn chủ quan và chưa quan tâm đến sức khỏe khi mắc căn bệnh máu nhiễm mỡ nguy hiểm này.
Lipid máu là gì, cholesterol là gì?
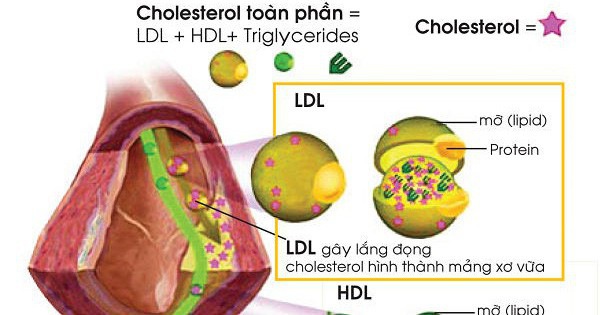
Lipid máu hay còn được gọi nôm na là “mỡ máu”, là một thành phần quan trọng trong cơ thể. Các thành phần của lipid máu trong cơ thể là triglycerid (TG), phospholipid, cholesterol (CT) và một số chất khác ít quan trọng hơn, trong đó quan trọng nhất là cholesterol.
Cholesterol là chất cần thiết cho cơ thể, tham gia vào thành phần cấu tạo của màng tế bào và quá trình tổng hợp của nhiều hormon steroid và acid mật. Tuy nhiên, cholesterol cũng có loại xấu, loại tốt.
Nếu nồng độ giữa các loại cholesterol có trong máu rối loạn, loại xấu tăng nhiều quá hoặc mất cân đối giữa hai loại sẽ dẫn đến sự ứ đọng cholesterol ở đại thực bào thành động mạch, gây ra các mảng xơ vữa động mạch, là nguyên nhân của các bệnh tim mạch như nhồi máu cơ tim, tai biến mạch não…
Cholesterol có từ hai nguồn: Do cơ thể bạn tổng hợp và từ thức ăn. Nguồn từ cơ thể (tổng hợp từ gan và các cơ quan khác) chiếm khoảng 75% tổng số lượng cholestrol trong máu của bạn, còn lại từ nguồn thức ăn. Hiện nay, cholesterol chỉ thấy ở trong thức ăn có nguồn gốc từ động vật.
Tính chất chung của lipid là không tan trong nước, do đó lipid luôn liên kết với protein, gọi là các lipoprotein.
Các loại thành phần chính của lipid máu
Triglycerid (TG)
Triglycerid huyết tương được tái tổng hợp chủ yếu tại ống tiêu hóa và sinh tổng hợp tại gan. Triglycerid thoái hóa tạo ra năng lượng cho cơ thể hoạt động. Như vậy tăng TG máu có thể là hậu quả của tổng hợp TG quá mức hoặc giảm thoái biến TG hoặc cả hai.
Tăng triglycerides thường gặp ở những người béo phì/thừa cân, lười vận động, hút thuốc lá, đái tháo đường, uống quá nhiều rượu… Những người có triglycerides trong máu tăng cao thường đi kèm tăng cholesterol toàn phần, bao gồm tăng LDL (loại xấu) và giảm HDL (tốt).
Phospholipid
Phospholipid là thành phần cấu tạo nên màng tế bào, có thành phần hóa học gồm một hay nhiều acid béo, một gốc acid phosphoric và một base nitrogen. Có 3 loại phospholipid chính là lecithin, cephalin, sphingomvelin.
Cholesterol
Cholesterol được máu đưa tới các tế bào dưới dạng kết hợp với lipoprotein. Ở máu người, cholesterol toàn phần bao gồm cholesterol dạng tự do và dạng cholesterol kết hợp với lipoprotein (chiếm tỷ lệ khoảng 66%). Các lipoprotein được phân tách thành 4 loại, bắt đầu từ thành phần di chuyển xa nhất đến thành phần di chuyển chậm nhất).
HDL – Cholesterol (loại tốt)
Lượng cholesterol trong HDL được gọi là cholesterol tốt, do cholesterol được HDL vận chuyển từ các tế bào ngoại vi về gan để đào thải ra ngoài bằng đường mật, cũng vận chuyển cholesterol ra khỏi mảng xơ vữa thành mạch máu và do vậy, làm giảm nguy cơ xơ vữa động mạch cũng như các biến cố tim mạch trầm trọng khác. Loại này chiếm khoảng 1/4- 1/3 tổng số cholesterol trong máu của bạn, thuộc dạng Lipoprotein tỷ trọng cao
LDL – Cholesterol (loại xấu)
LDL có vai trò vận chuyển cholesterol tới mô và tương tác với receptor và LDL trên màng tế bào. Mọi tế bào đều có thể tự điều hòa sản xuất cholesterol theo nhu cầu. Khi nhu cầu cao, tế bào tăng tổng hợp receptor – LDL để tăng thu nhận cholesterol từ ngoài vào, ngược lại quá trình tổng hợp receptor giảm khi thừa cholesterol. Tuy nhiên vì một lý do nào đó, lượng receptor giảm dẫn đến tăng thời gian tồn lưu LDL trong huyết tương và dẫn đến tăng LDL trong máu.
Các nghiên cứu đã chứng minh rằng LDL còn là lipoprotein chính gây xơ vữa động mạch, cholesterol trong LDL còn được gọi là cholesterol xấu. LDL – Cholesterol là lipoprotein tỷ trọng thấp.
Khi nồng độ cholesterol trong máu tăng cao dẫn tới sự ứ đọng cholesterol ở đại thực bào thành động mạch (gây ra các mảng xơ vữa), đại thực bào ở gân và da gây u vàng.
VLDL – Cholesterol
Loại lipoprotein tỷ trọng rất thấp này được tổng hợp chủ yếu từ gan và ruột, có khoảng 12% protein và 88% lipid, chủ yếu là triglycerid nội sinh và một phần là cholesterol, do đó vai trò chính của VLDL là vận chuyển triglycerid nội sinh. VLDL cũng tương tác với lipoprotein lipase để thủy phân bớt triglycerid làm cho làm cho kích thước VLDL giảm dần và được gọi là VLDL tồn dư hoặc IDL (lipoprotein có tỷ trọng trung gian). Khoảng một nửa số IDL được chuyển hóa ở gan, phần còn lại tiếp tục mất dần triglycerid để trở thành LDL
Chylomicron
Đây là những phần tử lipid chứa dưới 2% protein và ít nhất 85 % triglycerid, 5 – 10% phospholipid và 6- 9 % cholesterol, đây là những lipoprotein tỷ trọng rất thấp. Chúng được tạo ra trong nội mô ruột và có vai trò vận chuyển triglycerid, cholesterol của thức ăn theo hệ thống bạch huyết vào đại tuần hoàn.
Trong máu, chylomicron tương tác với lipoprotein lipase ở mao mạch nội mô để thủy phân triglycerid thành acid béo tự do để hấp thụ ở mô cơ và mỡ. Tại đó, acid béo tự do được oxy hóa, cung cấp năng lượng hoặc tổng hợp lại thành triglycerid. Qua quá trình trên chylomicron biến dần thành chylomicron tồn dư ít TG hơn và giàu cholesterol tự do.
Điều hòa chuyển hóa lipid trong cơ thể
Mỡ trong máu bắt đầu tăng sau 2 – 3 giờ khi ăn nhiều mỡ, đạt mức cao nhất sau 4 – 6 giờ và tới giờ thứ 9 thì trở về mức bình thường.
Thời gian lâu hay mau, mức độ tăng nhiều hay ít phụ thuộc vào nhiều yếu tố như loại mỡ (dầu thực vật hấp thu nhanh hơn mỡ độngvật), thời gian mỡ thoát khỏi dạ dày, cường độ nhu động ruột, lượng mật bài tiết, hoạt tính men lipaza tụy và ruột, lượng mỡ trong máu lúc ban đầu…
Thông thường, khi mỡ trong máu đã tăng, dù có ăn thêm mỡ, lipid máu cũng không tăng bao nhiêu. Cơ thể sẽ tự điều chỉnh lipid máu, do lipid máu tăng sẽ ức chế hấp thu lipid ở ruột, hoạt hóa chức năng cố định mỡ của tổ chức phổi, kích thích hệ lưới nội mô gây tăng tiết các hoóc-môn và heparin. Nếu một khâu trong dây chuyền đó có vấn đề thì sẽ gây rối loạn quá trình tự điều chỉnh lipid máu.
Sự tổng hợp cholesterol trong cơ thể cũng được điều hòa bởi cholesterol ăn vào, một số hormon và acid mật. Hormon sinh dục nữ – estrogen có tác dụng ức chế quá trình tổng hợp cholesterol bằng cách ức chế HMG – CoA synthetase làm giảm lượng HMG – CoA, cho nên phụ nữ dưới 50 tuổi ít bị xơ vữa động mạch hơn nam giới
Máu nhiễm mỡ là bệnh gì?
Máu nhiễm mỡ hay còn gọi là rối loạn lipid máu là sự bất thường trong chuyển hóa lipid, dẫn tới sự thay đổi về chức năng và hoặc nồng độ của các lipoprotein trong máu.
Rối loạn lipid máu kết hợp với các yếu tố nguy cơ tim mạch khác có thể làm gia tăng bệnh mạch vành. Rối loạn lipid máu có thể là nguyên nhân hoặc hệ quả của một số bệnh liên quan.
Có nhiều kiểu rối loạn lipid máu như loại tăng LDL, tăng cholesterol toàn phần, triglycerid, giảm HDL – C, hoặc loại hỗn hợp như tăng tỷ lệ LDL/HDL, tăng tỷ lệ LDL/TG, hoặc tăng cả 3 thành phần trên, trong đó loại tăng LDL – C và tăng cholesterol toàn phần là hai loại được chú ý nhiều nhất vì rối loạn này có thể điều chỉnh bằng cách thay đổi lối sống hoặc dùng thuốc.
Nhiều nghiên cứu dựa trên kết quả của các thử nghiệm ngẫu nhiên, đối chứng, đa trung tâm cho thấy giảm cholesterol toàn phần và LDL – C có thể phòng ngừa được nguy cơ tim mạch.
Nguyên nhân gây ra bệnh máu nhiễm mỡ
Rối loạn lipid máu có thể do các nguyên nhân nguyên phát hoặc thứ phát. Nguyên nhân nguyên phát ví dụ như do di truyền, hay do các biến đổi về gen làm thay đổi quá trình chuyển hóa lipid trong cơ thể.
Nguyên nhân thứ phát ví dụ như do chế độ ăn giàu chất béo, do mắc các bệnh như béo phì, tiểu đường, giảm hoạt động của tuyến giáp, tuyến yên, do mắc hội chứng thận hư hoặc là do sử dụng thuốc.
Chỉ số xét mỡ máu bao nhiêu là nguy hiểm?
Mặc dù việc tăng cholesterol máu gây ra những bệnh tim mạch trầm trọng, nhưng đa số người bị tăng cholesterol đều không có triệu chứng rõ ràng mà quá trình này tiến triển thầm lặng. Do vậy, việc xét nghiệm máu của bạn là rất cần thiết để đánh giá rối loạn lipid máu này.
Các xét nghiệm lipid cơ bản thường bao gồm:
- triglyceride (TG),
- cholesterol toàn phần (total cholesterol: TC),
- cholesterol lipoprotein tỷ trọng cao (high-density lipoprotein cholesterol: HDL-C),
- cholesterol lipoprotein tỷ trọng thấp (low-density lipoprotein cholesterol: LDL-C).
- cholesterol không phải HDL (non-HDL cholesterol: non-HDL-C)
- Tỷ số TG/HDL-C,
- Tỷ số TC/HDL-C,
- Tỷ số LDL-C/HDL-C
- Tỷ số non-HDL/HDL-C
Chỉ số lipid máu ở mức bình thường, mức ranh giới và mức nguy cơ cao ở người lớn được liệt kê rõ trong bảng dưới đây
| Chỉ số | Mức bình thường | Mức ranh giới | Mức nguy cơ cao |
| Total Cholesterol
TC |
<200 mg/dL (5,1 mmol/L) |
200–239 mg/dL (5,1–6,2 mmol/L) |
≥240 mg/dL (6,2 mmol/L) |
| Cholesterol tốt
HDL – C |
≥60 mg/dL (1,5 mmol/L) |
Nam: 40–59 mg/dL (1,0–1,5 mmol/L)
50–59 mg/dL (nữ) (1,3–1,5 mmol/L) |
Nam: <40 mg/dL (1,0 mmol/L)
Nữ: <50 mg/dL (1,3 mmol/L) |
| Cholesterol xấu
LDL – C |
<100 mg/dL (2,6 mmol/L) (bình thường)
100–129 mg/dL (2,6–3,3 mmol/L) (gần đạt) |
130–159 mg/dL (3,3–4,1 mmol/L) | 160–189 mg/dL (4,1–4,9 mmol/L) (nguy cơ cao)
≥190 mg/dL (4,9 mmol/L) (nguy cơ rất cao) |
| Triglycerid
TG |
<150 mg/dL (1,7 mmol/L) | 150–199 mg/dL (1,7–2,2 mmol/L) | 200–499 mg/dL (2,2–5,6 mmol/L) (nguy cơ cao)
≥500 mg/dL (5,6 mmol/L) nguy cơ rất cao |
| Non-HDL-cholesterol | <130 mg/dL (3,3 mmol/L) (bình thường)
130–159 mg/dL (3,3–4,1 mmol/L) (gần đạt) |
160–189 mg/dL (4,1–4,9 mmol/L)(đường biên giới cao) | 190–219 mg/dL (4,9–5,7 mmol/L) (nguy cơ cao)
>220 mg/dL (5,7 mmol/L) (nguy cơ rất cao) |
| TG/HDL-C | <2 | >4 (nguy cơ cao)
>6 (nguy cơ rất cao) |
|
| TC/HDL-C | <4,4 | ||
| LDL/HDL-C | <2,9 | ||
| Non-HDL/HDL-C | <3,5 |
Phân loại rối loạn mỡ máu
Phân loại rối loạn lipid máu theo hệ thống phân loại Fredrickson như sau:
| Type | Dạng lipoprotein | Cholesterol toàn phần | Triglycerid toàn phần | Tần suất gặp |
| I | CM | Bình thường | ++ | < 1% |
| IIa | LDL | ++ | Bình thường | 10 % |
| IIb | LDL/VLDL | ++ | + | 40% |
| III | IDL | + | + | < 1% |
| IV | VLDL | Bình thường – + | ++ | 45 % |
| V | CM
VLDL |
+ | ++ | 5 % |
Trong đó:
+ : mức độ tăng từ nhẹ đến vừa phải
++: mức độ tăng từ vừa phải đến cao hay trầm trọng
Type IIa được gọi là tăng cholesterol đơn thuần
Type IIb được gọi là tăng lipid máu dạng hỗn hợp
Type IV được gọi là tăng triglycerid đơn thuần.
Tỷ lệ bệnh nhân có rối loạn lipid máu theo kiểu IIb và IV chiếm chủ yếu.
Hệ thống phân loại theo Fredickson tương đối đơn giản dựa trên các chỉ số về hóa sinh, tuy nhiên nó không đề cập đến các biểu hiện về mặt lâm sàng cũng như là các bệnh mắc phải do quá trình tiến triển của bệnh, đồng thời cũng không đề cập đến nồng độ HDL – C trong huyết tương, trong khi tăng HDL – C đã được rất nhiều nghiên cứu chứng rằng đây là yếu tố nguy cơ độc lập của bệnh động mạch vành.
Tuy nhiên, hệ thống phân loại này đã được tổ chức y tế thế giới (WHO) sử dụng làm hệ thống phân loại chuẩn cho toàn thế giới vào năm 1972.
Ngoài ra có thể phân loại rối loạn lipid máu theo Degennes:
- Tăng Cholesterol đơn thuần: Total Cholesterol >200 mg/dl và Triglycerid <200 mg/dl
- Tăng Triglycerid đơn thuần: Cholesterol < 200 mg/dl và Triglycerid >200 mg/dl
- Tăng lipid máu tổng hợp: Cholesterol >200 mg/dl và Triglycerid > 200 mg/dl.
Tại sao rối loạn mỡ máu gây nguy hiểm?
Theo thống kê của WHO (2008) thì bệnh tim mạch được coi là một trong 4 bệnh không lây nhiễm (bệnh tim mạch, tiểu đường, ung thư và bệnh mạn tính đường hô hấp) có tốc độ gia tăng nhanh nhất hiện nay, nguyên nhân là do sự gia tăng về số lượng người hút thuốc lá, tăng huyết áp, tăng lipid máu, đái tháo đường, béo phì và stress.
Những yếu tố nguy cơ này không tồn tại đơn độc mà phần lớn thường phối hợp với nhau, càng nhiều yếu tố nguy cơ trên cùng một bệnh nhân thì nguy cơ mắc các bệnh về tim mạch sẽ gia tăng rõ rệt. Việc phòng và điều trị các yếu tố nguy cơ như tăng huyết áp, đái tháo đường và rối loạn lipid máu được coi là trọng tâm của chiến lược phòng ngừa các bệnh tim mạch.
Các nghiên cứu dịch tễ học đã chứng minh bệnh nguy cơ mắc bệnh mạch vành gia tăng không chỉ liên quan tới sự tăng Cholesterol và Triglycerid mà còn liên quan chặt chẽ đến sự biến đổi của các lipoprotein trong máu
Tăng cholesterol toàn phần và LDL – C
Tăng triglycerid và LDL – C có mối quan hệ mật thiết đến các bệnh về tim mạch. Một nghiên cứu về nồng độ lipid trong máu trên 500 bệnh nhân có tiền sử nhồi máu cơ tim cho thấy có trên 30 % bệnh nhân có bất thường về lipid máu, có khoảng 8% bệnh nhân có nồng độ cholesterol tăng, 15% bệnh nhân tăng nồng độ triglyceride tăng cao.
Nghiên cứu của MRFIT trên 350 000 bệnh nhân là nam giới ở độ tuổi trung niên về mối liên quan giữa nồng độ cholesterol toàn phần và nguy cơ mắc bệnh tim mạch cho thấy, khi tăng nồng độ cholesterol toàn phần làm gia tăng nguy cơ mắc các bệnh về tim mạch, đặc biệt khi nồng độ cholesterol toàn phần trên 240 mg/dl.
Trong các loại cholesterol thì loại cholesterol trong LDL được đánh giá là loại sinh ra xơ vữa động mạch nhiều nhất. Dựa trên các nghiên cứu dịch tễ học, giải phẫu bệnh và chụp động mạch vành, cho thấy LDL nhỏ đậm đặc và bị oxy hóa tạo thành các tác nhân bất lợi, hoặc do giảm receptor LDL dẫn đến tăng LDL trong máu. Nguy cơ gây xơ vữa động mạch được xác định khi nồng độ LDL – C từ 100 mg/dl trở lên.
Tăng triglycerid
Lipoprotein chuyên chở triglycerid bao gồm: CM và VLDL, tuy nhiên tăng CM nguyên phát thì ít bị xơ vữa động mạch, ngược lại tăng VLDL nhất là VLDL tàn dư có khả năng gây xơ vữa động mạch rất cao.
Theo các nghiên cứu trước đây thì tăng triglycerid là yếu tố nguy cơ kết hợp đối với bệnh động mạch vành. Nghiên cứu PROCAM trên 1000 người trên 6 năm cho thấy tỷ lệ bệnh động mạch vành tăng gấp đôi khi có sự kết hợp tăng triglycerid với tỷ lệ LDL – C/ HDL – C >5 so với chỉ có tỷ số LDL – C/HDL – C >5.
Nghiên cứu của tác giả Stockholm trên 3486 đối tượng trong 14,5 năm, cho thấy tăng triglycerid là một yếu tố nguy cơ độc lập dẫn đến các bệnh về tim mạch.
Một nghiên cứu khác cho rằng triglycerid lúc đói là một yếu tố quan trọng để đánh giá nguy cơ bệnh tim mạch, đặc biệt trong trường hợp bệnh nhân mắc các bệnh như tiểu đường, giảm dung nạp glucose, hội chứng tăng để kháng insulin, bệnh béo phì hay hội chứng HDL thấp.
Tăng triglycerid còn dẫn đến các bệnh lý khác. Khi nồng độ triglycerid trong huyết tương tăng cao >500 mg.ml có thể dẫn đến viêm tụy (có khoảng từ 1% – 4% bệnh nhân tăng TG có hội chứng viêm tụy cấp), u vàng cấp (eruptive xanthomas: xuất hiện các hạt màu vàng có kích thước từ 1 – 3 mm ở vùng lưng, ngực hoặc ở các đầu chi) hoặc bệnh võng mạc do tăng lipid máu quá mức.
Hội chứng u vàng ở gan bàn tay thường gặp ở bệnh nhân rối loạn lipid máu type III theo hệ thống phân loại của Fredickson. Trong một số trường hợp tăng CM quá cao có thể gây ra hội chứng chylomicron đặc trưng bởi các triệu chứng như đau thần kinh, buồn nôn, nôn và viêm tuyến tụy. Trong trường hợp này thì triglycerid thường cao hơn 2000 mg/dl.
Giảm HDL – C
Nhiều nghiên cứu khẳng định mối quan hệ tỷ lệ nghịch giữa nồng độ HDL – C với nguy cơ mắc các bệnh tim mạch.
Nghiên cứu của Framingham đã khẳng định tác dụng phòng chống các bệnh tim mạch của HDL. Nghiên cứu này cũng cho thấy khi giảm nồng độ HDL – C trong máu xuống 5 mg/dl thì nguy cơ mắc các bệnh tim mạch tăng lên 25% và khẳng định đánh giá nồng độ HDL – C rất có ý nghĩa trong việc chẩn đoán sớm nguy cơ tim mạch.
Nghiên cứu trên đối tượng người cao tuổi cho thấy nguy cơ mắc bệnh mạch vành cao nhất khi có tam chứng (lipid triad) bao gồm: tăng Cholesterol toàn phần hoặc LDL – C, tăng triglycerid và giảm HDL – C.
Điều trị bệnh rối loạn mỡ máu như thế nào?
Thay đổi chế độ ăn uống và sinh hoạt

Nên ăn:
- Ăn nhiều rau, hoa quả (nhiều lần trong ngày)
- Ăn các loại ngũ cốc thay đổi và chế biến thô (bánh mì đen, gạo thô…)
- Uống sữa không béo
- Thịt nạc hoặc thịt gia cầm không da
- Cá béo (nhiều dầu), ăn ít nhất 2 lần/tuần
- Đậu và đậu Hà lan
- Các loại hạt (số lượng hạn chế 4 – 5 lần/tuần)
- Dầu thực vật không bão hòa (dầu ô liu, dầu hướng dương, dầu đậu nành…), nhưng không ăn bơ thực vật chế biến từ chúng
Nên kiêng:
- Mỡ động vật, thịt động vật chưa lọc mỡ
- Sữa béo (nguyên kem)
- Bơ, format béo và các đồ ăn chế biến từ chúng
- Thịt vịt và ngỗng béo (nuôi công nghiệp)
- Bánh làm từ mỡ bão hòa
- Phủ tạng động vật (gan, thận, óc, lá lách…)
- Các loại đồ ăn chế biến sẵn nhiều chất béo: xúc xích, salami…
- Dầu thực vật nhiều chất béo bão hòa: dầu dừa, dầu cọ, dầu hạnh nhân..
- Các bơ thực vật
- Các đồ ăn chiên rán sẵn, đồ ăn nhanh (bao gồm cả mì ăn liền)…
Bệnh nhân rối loạn lipid máu nên ăn các loại cá giàu chất béo ít nhất 2 bữa một tuần, không nên uống rượu, ngừng hút thuốc lá và tăng cường hoạt động thể dục thể thao ít nhất 30 phút/ngày và tối thiểu là 5 ngày/tuần với các hoạt động vận động vừa phải.
Sử dụng thuốc tân dược
Nếu việc thay đổi lối sống và chế độ ăn không đưa được các chỉ số lipid máu về ngưỡng mục tiêu thì khi đó bệnh nhân cần phải sử dụng thêm các thuốc điều trị rối loạn lipid máu để đạt được mục tiêu điều trị.
Nhóm thuốc statin là nhóm thông dụng nhất (nhóm thuốc này được kết thúc bằng đuôi “statin”). Trong đó có các loại atorvastatin 10mg; atorvastatin 20mg; simvastatin 10mg…
Ngoài ra, thuốc hạ cholesterol còn có nhóm thuốc fibrat (kết thúc bằng đuôi fibrat). Trong đó có fenofibrat (lypanthyl), ciprofibrat (lipanor), berafibrat (beralip)…
Nhóm niacin là vitamin nhóm B có tác dụng tốt trong điều trị bệnh mỡ máu. Trong đó có thuốc hạ cholesterol máu niacin 500mg. Viên uống giúp giảm cholesterol và bổ tim cholest – off Plus; thuốc giảm mỡ máu chol best; lipitor 20mg, lipitor 40mg…
Tác dụng không mong muốn của statin là gây ảnh hưởng đến cơ như đau cơ, yếu cơ, viêm cơ và tiêu cơ vân. Ngoài ra, statins còn gây độc với gan, làm tăng enzym gan, do đó khi sử dụng statin bệnh nhân cần được kiểm tra định kỳ chức năng gan và nếu nồng độ các enzym gan cao hơn 3 lần mức giới hạn bình thường thì không sử dụng statin trong điều trị.
Tác dụng không mong muốn thường gặp của fibrates là rối loạn tiêu hóa, phát ban trên da, gây viêm tụy, làm tăng men gan, giảm tiểu cầu, gây rối loạn đông máu và viêm cơ, nhược cơ. Nguy cơ gặp các biến chứng ở cơ sẽ tăng lên khi sử dụng phối hợp fibrates với statins.
Bệnh nhân cần dùng thuốc dưới sự chỉ định và theo dõi của bác sĩ vì thuốc ngoài tác dụng hạ mỡ trong máu còn có hại cho gan và gây nhiều tác dụng phụ khác.
Điều trị mỡ máu cao theo phương pháp dân gian
Cây xạ đen
Thành phần hóa học trong xạ đen gồm các hoạt chất Falavonoid (chất chống oxy hóa, tác dụng phòng chống ung thư); Saponin Triterpenoid (có tác dụng chống nhiễm khuẩn); Quinon (có tác dụng làm cho tế bào ung thư hóa lỏng dễ tiêu).
Xạ đen đã được sử dụng trong nhiều bài thuốc và thực phẩm chức năng để phòng và hỗ trợ điều trị các bệnh ung thư, bảo vệ gan, viêm gan, huyết áp cao, kết hợp với một vài dược liệu khác như tam thất, curcumin… và còn dùng để điều trị máu nhiễm mỡ, gan nhiễm mỡ.
Giảo cổ lam
Thành phần chính của giảo cổ lam là flavonoid và saponin, ngoài ra còn chứa các vitamin và khoáng chất như selen, kẽm, mangan, sắt, phốt pho…
Theo nghiên cứu, cây giảo cổ lam 7 lá là loại có chứa nhiều hoạt chất saponin nhất, gấp 3 – 4 lần nhân sâm. Cây giảo cổ lam 5 lá là đặc trưng và phổ biến nhất, còn loại giảo cổ lam 3 lá thì ít sử dụng vì ít tính năng hơn hai loại còn lại.
Trong dân gian, giảo cổ lam có tác dụng: tăng cường chức năng gan, làm mát gan, giải độc gan, hạ men gan; có tác dụng hạ mỡ máu, giảm lượng cholesterol. Cây thuốc này còn có tác dụng ngăn ngừa xơ vữa mạch máu, giúp hạ huyết áp, phòng biến chứng về tim mạch; giúp hạ đường huyết và ngăn ngừa các biến chứng cho bệnh nhân bị tiểu đường, có tác dụng tốt cho bệnh nhân tiểu đường type 2.
Qua nhiều nghiên cứu khoa học được công bố, một số tác dụng chính của giảo cổ lam có thể được kể ra như sau:
- Giúp làm giảm cholesterol máu, ngăn ngừa xơ vữa mạch máu, giúp lưu thông máu dễ dàng lên não
- Giúp ổn định lượng đường trong máu, tăng bài tiết insulin, tăng độ nhạy cảm của tế bào với insulin
- Giúp ổn định huyết áp, phòng ngừa các biến chứng tim mạch
- Chống oxy hóa, tăng cường khả năng miễn dịch và kháng u
- Thúc đẩy quá trình oxy hóa chất béo, tăng chuyển hóa mỡ dư thừa, cải thiện tình trạng béo phì.
Bụp giấm (Hồng hoa/Atiso đỏ)
Bụp giấm chứa anthocyan 1,5%, cacid hữu cơ, nhựa, đường, alcaloid. Hoạt chất hibithocin trong đài hoa được các chuyên gia dược lý người Senegal chứng minh là có tác dụng điều hòa cholesterol máu và làm giảm huyết áp. Hibithocin giúp thay đổi một cách ấn tượng các chỉ số mỡ máu bị rối loạn và đưa về mức cân bằng. Đồng thời giúp làm tăng HDL là chỉ số tốt cho cơ thể.
Các nhà khoa học Việt Nam đã tìm được công thức có tác dụng vượt trội khi sử dụng phối hợp Cây xạ đen, Giảo cổ lam, Bụp giấm với các dược liệu khác. Năm 2018, viện Hàn lâm khoa học đã công bố đề tài “Nghiên cứu chiết xuất và đánh giá tác dụng hạ mỡ máu của bài thuốc phối hợp ba dược liệu Xạ đen, Giảo cổ lam và Bụp giấm” với kết quả rất ấn tượng.
Tác giả đề tài là PGS. TS Lê Minh Hà cùng cộng sự cho biết: Chế phẩm phối hợp ba dược liệu trên cho tác dụng giảm cholesterol 41,37%, Triglycerid 41,63%, LDL 27,77%, làm tăng HDL 9.87% – điều này có ý nghĩa hết sức quan trọng trong việc dự phòng các vấn đề về tim mạch.




