Rối loạn chuyển hóa mỡ máu là danh từ dùng để miêu tả một bệnh mạn tính do thay đổi các chỉ số lipid trong máu. Khi có rối loạn lipid máu đồng nghĩa với việc người bệnh phải gánh chịu rất nhiều yếu tố nguy cơ mắc các bệnh lý nguy hiểm như: Vữa xơ động mạch, nhồi máu cơ tim… Vậy quá trình rối loạn chuyển hóa mỡ máu xảy ra như thế nào? Câu hỏi này sẽ được trả lời chi tiết, rõ ràng trong bài viết dưới đây.
Các thành phần lipid máu
Lipid trong cơ thể bao gồm các dạng: triglycerid (TG), phosphpholipid, cholesterol (CT) và một số chất khác ít quan trọng hơn.
Tính chất chung của lipid là không tan trong nước, do đó trong các tế bào, các tổ chức và các dịch sinh học, lipid luôn tồn tại dưới dạng phức hợp với protein, gọi là các lipoprotein.
Các protein liên kết với lipid được bài tiết chủ yếu bởi các tế bào ruột và nhu mô gan và được đặt tên là các apolipoprotein (ApoLp).
Triglycerid
Triglycerid là dạng lipid dự trữ chính ở các tổ chức mỡ dưới da, lượng lipid này thay đổi theo chế độ ăn và trạng thái của cơ thể.
Triglycerid huyết tương được tái tổng hợp chủ yếu tại ống tiêu hóa và sinh tổng hợp tại gan sau đó đi vào máu dưới dạng liên kết với protein trong huyết tương. Triglycerid thoái hóa tạo ra năng lượng cho cơ thể hoạt động, quá trình này được xúc tác bởi enzym lipoprotein lipase (LPL).
Acid béo tự do từ phản ứng thủy phân TG sẽ được tế bào bắt giữ hoặc dự trữ tại mô mỡ hoặc oxy hóa tại cơ. Như vậy tăng TG máu có thể là hậu quả của tổng hợp TG quá mức hoặc giảm thoái biến TG hoặc cả hai.
Phospholipid
Phospholipid là thành phần cấu tại nên màng tế bào, có thành phần hóa học gồm một hay nhiều acid béo, một gốc acid phosphoric và một base nitrogen.
Có 3 loại phospholipid chính là lecithin, cephalin, sphingomvelin.
Các phospholipid được tổng hợp tại gan và tế bào ruột. Các phospholipid từ thức ăn không được hấp thu mà bị enzym phospholipase trong dịch tiêu hóa thủy phân cho ra lypophosphatid và acid béo.
Cholesterol
Là chất cần thiết cho cơ thể, tham gia vào thành phần cấu tạo của màng tế bào và quá trình tổng hợp của nhiều hormon steroid và acid mật.
Cholesterol có thể có hai nguồn gốc: nó được đưa vào từ thức ăn hoặc được tổng hợp bởi những tế bào, chủ yếu là tế bào gan.
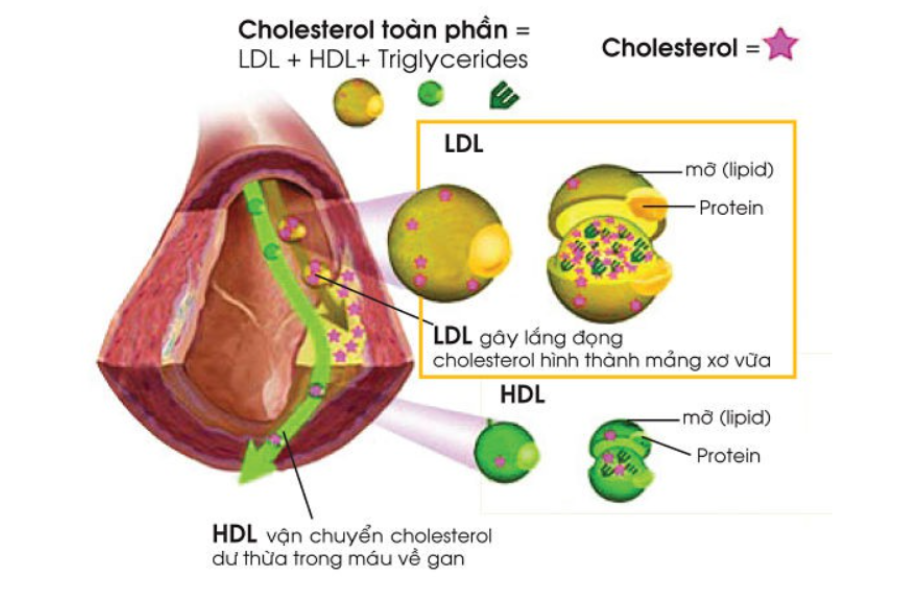
Ở máu người, cholesterol toàn phần bao gồm cholesterol dạng tự do và dạng cholesterol ester, trong đó dạng ester chiếm tỷ lệ lớn hơn khoảng 66%.
Khoảng một nửa cholesterol được bài xuất trong phân sau khi được chuyển thành acid mật, phần còn lại được đào thải dưới dạng sterol trung tính: coprostanol – cholesterol.
Các lipoprotein được phân loại theo đặc tính lý hóa: tỷ trọng, chỉ số nổi, phân tách bằng điện di với các giá khác nhau, phân loại bằng một số polyanion hoặc theo tính đặc hiệu về miễn dịch.
Bằng phương pháp điện di trên giá polyacrylamid, lipoprotein được phân tách thành 4 loại: (bắt đầu từ thành phần di chuyển xa nhất đến thành phần di chuyển chậm nhất):
- Alpha lipoprotein: HDL – C
Cholesterol in artery, health risk , vector design
Được tổng hợp ở gan và ruột có tỷ lệ protein khoảng 50% gồm có ApoA1, A2,C, D, E và khoảng 50 % lipid trong đó phospholipid chiếm khoảng 30 %, cholesterol ~ 18%, triglycerid 2%.
Lượng cholesterol trong HDL được gọi là cholesterol tốt, do cholesterol được HDL vận chuyển từ các tế bào ngoại vi về gan để đào thải ra ngoài bằng đường mật.
- Beta lipoprotein: LDL – C và ILD – C
LDL có tỷ trọng thấp hơn HDL, có khoảng 25% là protein (chủ yếu là Apo B100) và 75 % lipid (chủ yếu là các cholesterol nội sinh).
LDL có vai trò vận chuyển cholesterol tới mô và tương tác với receptor – LDL trên màng tế bào và được vận chuyển vào trong tế bào và dùng làm nguyên liệu cho quá trình tổng hợp steroid tham gia vào thành phần màng tế bào.
Mọi tế bào đều có thể tự điều hòa sản xuất cholesterol theo nhu cầu. Khi nhu cầu cao (thời kỳ phát triển, tổng hợp acid mật, tổng hợp hormon steroid) tế bào tăng tổng hợp receptor – LDL để tăng thu nhận cholesterol từ ngoài vào, ngược lại quá trình tổng hợp receptor giảm khi thừa cholesterol.
Sự điều hòa này theo cơ chế kiểm soát ngược tránh cho tế bào không bị quá tải cholesterol và giữ được hàm lượng cholesterol trong tế bào hằng định.
Tuy nhiên vì một lý do nào đó gây ra sự đột biến gen mã hóa receptor – LDL, hậu quả làm giảm lượng receptor dẫn đến tăng thời gian tồn lưu LDL trong huyết tương và dẫn đến tăng LDL trong máu.
Các nghiên cứu đã chứng minh rằng LDL còn là lipoprotein chính gây xơ vữa động mạch (XVĐM), cholesterol trong LDL còn được gọi là cholesterol xấu.
Thông thường, ngoài sự thoái hóa cholesterol chủ yếu theo con đường receptor đặc hiệu thì một phần nhỏ LDL còn được thoái hóa theo con đường kém đặc hiệu hơn có sự tham gia của đại thực bào.
Khi nồng độ cholesterol trong máu tăng cao thì sự thoái hóa theo con đường này cũng tăng dần dẫn tới sự ứ đọng cholesterol ở đại thực bào thành động mạch (gây ra các mảng xơ vữa), đại thực bào ở gân và da gây u vàng.
Gần đây phát hiện thấy nguồn gốc cholesterol ứ đọng ở đại thực bào trong các mảng xơ vữa là các LDL đã bị oxy hóa.
Các đại thực bào thâu tóm LDL sẽ biến đổi thành các tế bào bọt. Tế bào bọt này cũng có thể hình thành do sự thâu tóm các cục máu đông. Sự hình thành các tế bào bọt được coi là một trong những chặng đầu tiên hình thành bản xơ vữa động mạch.
- Tiền beta – lipoprotein: VLDL – C
được tổng hợp chủ yếu từ gan và ruột, có khoảng 12% protein và 88% lipid, chủ yếu là triglycerid nội sinh và một phần là cholesterol, do đó vai trò chính của VLDL là vận chuyển triglycerid nội sinh.
VLDL cũng tương tác với lipoprotein lipase để thủy phân bớt triglycerid làm cho làm cho kích thước VLDL giảm dần và được gọi là VLDL tồn dư hoặc IDL (lipoprotein có tỷ trọng trung gian).
Khoảng một nửa số IDL được chuyển hóa ở gan, phần còn lại tiếp tục mất dần triglycerid để trở thành LDL.
- Chylomicron
Là những phần tử lipid chứa dưới 2% protein và ít nhất 85 % triglycerid, 5 – 10% phospholipid và 6- 9 % cholesterol.
Chúng được tạo ra trong nội mô ruột và có vai trò vận chuyển triglycerid, cholesterol của thức ăn theo hệ thống bạch huyết vào đại tuần hoàn.
Trong máu, chylomicron tương tác với lipoprotein lipase ở mao mạch nội mô để thủy phân triglycerid thành acid béo tự do để hấp thụ ở mô cơ và mỡ.
Tại đó, acid béo tự do được oxy hóa, cung cấp năng lượng hoặc tổng hợp lại thành triglycerid.
Qua quá trình trên chylomicron biến dần thành chylomicron tồn dư ít TG hơn và giàu cholesterol tự do. Cholesterol này có thể được sử dụng tham gia tổng hợp màng, dự trữ ở gan, tạo muối mật, sản xuất lipoprotein.
- Lipoprotein (a)
Ngoài các thành phần trên, người ta phát hiện thêm lipoprotein (a), lipoprotein do gan tổng hợp với số ít có cấu trúc tương tự như LDL nhưng có thêm một protein gắn vào ApoB100 gọi là Apo(a).
Apo(a) là một glycoprotein có phân tử lượng cao, có cấu trúc rất giống với plasminogen và có thể gắn với fibrin, ngăn sự ly giải fibrin, khởi đầu cho quá trình tạo mảng xơ vữa từ fibrin đọng ở các vị trí tổn thương mạch máu và tạo điều kiện cho tắc mạch.
Theo nghiên cứu hiện nay lipoprotein (a) có thể là yếu tố nguy cơ độc lập của bệnh động mạch vành nếu nồng độ trên khoảng từ 25 – 30 mg/dL.
Quá trình chuyển hóa lipid và các lipoprotein
Lipoprotein được chuyển hóa theo 2 con đường: ngoại sinh và nội sinh.
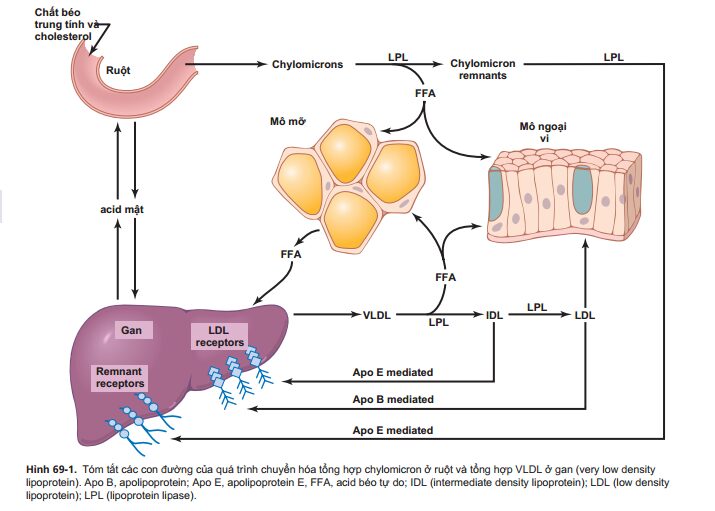
Đường ngoại sinh
Chylomicron được hình thành từ ruột non chứa nhiều TG có nguồn gốc từ thức ăn. Chylomicron được hấp thu qua niêm mạc ruột vào mạch bạch huyết rồi vào ống ngực trước khi đi vào hệ thống tuần hoàn.
Trong máu, dưới tác dụng của men LPL, 70 – 80 % TG trong nhân của CM được thủy phân. Chính sự thủy phân này đã phóng thích acid béo tự do cho mô sử dụng.
CM sau khi thủy phân TG được gọi là CM tàn dư (Remnant) có thành phần cholesteryl ester cao hơn TG. CM tàn dư được tế bào gan nhận dạng giữ lại và thoái hóa trong tế bào gan. Quá trình chuyển hóa CM kéo dài 8 – 10 giờ (lấy máu xét nghiệm lúc đói, cách bữa ăn cuối cùng 12 giờ, sẽ không có CM trong huyết tương). CM và CM tàn dư chuyên chở lipid trong thức ăn từ ruột. Đây được gọi là đường chuyển hóa ngoại sinh.
Đường nội sinh
Các lipoprotein: VLDL, IDL, LDL và HDL được chuyển hóa theo con đường nội sinh và thông qua con đường này các lipoprotein, làm nhiệm vụ vận chuyển cholesterol theo những con đường trái ngược nhau:
VLDL, IDL và LDL vận chuyển cholesterol từ gan tới các tế bào ngoại biên. Ngược lại HDL có nhiệm vụ vận chuyển lượng cholesterol từ tế bào ngoại biên về gan để gan oxy hóa và đào thải ra ngoài theo đường mật.
- Chuyển hóa VLDL
VLDL được tổng hợp chủ yếu ở gan và giải phóng VLDL vào huyết tương.
Trong huyết tương, dưới tác dụng của men LPL (ở nội mạc mao mạch), thành phần TG trong VLDL được thủy phân.
Sự thủy phân này xảy ra từ từ làm cho VLDL nhỏ dần và đặc dần lại. Phần tàn dư của VLDL được gọi là IDL.
- Chuyển hóa IDL
Cũng giống như CM tàn dư, một phần bị bắt giữ ở gan, phần IDL còn lại tiếp tục bị thủy phân bởi LPL chuyển thành LDL. Như vậy, lượng LDL trong huyết tương bị ảnh hưởng trực tiếp bởi sự tổng hợp và thoái hóa của VLDL.
- Chuyển hóa LDL
LDL được tạo ra từ sự chuyển hóa của IDL. IDL bị lấy đi nhiều TG trong nhân, nhiều protein bề mặt và nhận thêm cholesterol ester để chuyển thành LDL.
Vậy khi LDL được hình thành thì nhân của nó chủ yếu là cholesterol ester trong khi nhân của VLDL và IDL chủ yếu là TG và apoprotein B100 là protein bề mặt duy nhất còn lại từ các protein bề mặt của VLDL.
Chức năng chính của LDL là vận chuyển cholesterol đến gan và các tế bào ngoài gan để tạo nên cấu trúc cơ thể và chuyển hóa.
Mặc dù có kích thước nhỏ nhưng nó chuyên chở vào khoảng 70 % tổng lượng cholesterol trong huyết tương. Khoảng 80% LDL bị loại khỏi huyết tương qua thụ thể LDL ở tế bào gan và ở tế bào ngoại biên:
Ở cơ thể người bình thường, LDL thoái giáng chủ yếu theo con đường receptor nội bào. Con đường này được điều hòa trực tiếp bởi lượng cholesterol tự do nội bào.
Khi cholesterol trong nội bào tăng, TB sẽ tự điều hòa theo 3 cơ chế:
- ức chế HMG – CoA reductase, làm giảm cholesterol nội bào,
- ức chế tổng hợp thụ thể LDL, làm giảm quá trình bắt giữ LDL và giảm lượng cholesterol tự do nhập tế bào,
- kích thích quá trình tạo cholesterol ester nhờ enzym acyl CoA cholesterol acyl transferase.
Khi lượng cholesterol dự trữ bị cạn kiệt, cơ chế ức chế ngược sẽ mất đi và tế bào bắt đầu tạo ra thụ thể LDL mới (để tăng thu nhận LDL) và tiếp túc sinh tổng hợp cholesterol nội bào.
Tuy nhiên có một số LDL bị biến đổi dưới tác nhân hóa học trong máu.
- Chuyển hóa HDL
Thành phần cholesterol trong tế bào cũng được điều hòa một phần bởi hệ thống vận chuyển ngược.
Apoprotein chủ yếu của HDL là ApoA -1 được tổng hợp tại gan và ruột non. Các HDL mới được tổng hợp này sẽ tương tác với các tế bào chết và cholesterol được giải phóng từ các tế bào tái sinh.
Cholesterol này, dưới tác dụng của men lecithin cholesterol acyl tranferase (LCAT), được ester hóa thành cholesterol – ester bằng cách chuyển các acid béo từ phospholipid tới gắn vào nhóm OH của cholesterol.
Phản ứng ester hóa nhằm mục đích lấy cholesterol ra khỏi lipoprotein phòng ngừa cholesterol khuếch tán tới các tổ chức vì cholesterol giải phóng khỏi gan chủ yếu là cholesterol tự do kết hợp với các lipoprotein huyết thanh. LCAT huyết tương giảm xơ vữa động mạch.
Điều hòa chuyển hóa lipid trong cơ thể
Sự chuyển hóa lipid phụ thuộc vào tình trạng dinh dưỡng và quá trình điều hòa của các hormon lên quá trình phân hủy và tổng hợp lipid.
Mô mỡ chứa một số lipase, một trong số đó là triglycerid lipase nhạy cảm với hormon. Triglycerid lipase được hoạt hóa bởi AMP vòng qua trung gian của protein kinase.
Một số hormon xúc tác quá trình phân hủy lipid như adrenalin, noadrenalin, ACTH, glucagon.
Những hormon này tăng cường sự giải phóng acid béo từ mô mỡ và làm tăng acid béo huyết tương.
Các hormon này còn gọi là hormon phân hủy mỡ, tác động chủ yếu lên sự phân hủy lipid bằng cách hoạt hóa adenyl cylase, tăng cường sự tạo thành AMPv rồi AMPv biến triglycerid lipase ở dạng không hoạt động thành hoạt động qua trung gian của protein kianse.
Một số hormon khác như thyroxin, hormon sinh trưởng GH tác dụng chậm lên sự phân hủy lipid.
Một số hormon như insulin, prostaglandin có tác dụng lên sự điều hòa tổng hợp lipid. Insulin vừa có tác dụng chống thoái hóa lipid vừa có tác dụng tăng tổng hợp lipid.
Sự tổng hợp cholesterol trong cơ thể cũng được điều hòa bởi cholesterol ăn vào, một số hormon và acid mật.
Hormon sinh dục nữ – estrogen có tác dụng ức chế quá trình tổng hợp cholesterol bằng cách ức chế HMG – CoA synthetase làm giảm lượng HMG – CoA, cho nên phụ nữ dưới 50 tuổi ít bị xơ vữa động mạch hơn nam giới.
Rối loạn chuyển hóa mỡ máu xảy ra như thế nào
Theo hướng dẫn điều trị rối loạn lipid máu của Hội tim mạch Châu Âu và Hội xơ vữa động mạch Châu Âu ESC/EAC năm 2011: Rối loạn lipid máu là sự bất thường trong chuyển hóa lipid, dẫn tới sự thay đổi về chức năng và hoặc nồng độ của các lipoprotein trong máu.
Rối loạn lipid máu kết hợp với các yếu tố nguy cơ tim mạch khác có thể làm gia tăng bệnh mạch vành.
Có nhiều kiểu rối loạn lipid máu như loại tăng LDL, tăng cholesterol toàn phần, triglycerid, giảm HDL – C, hoặc loại hỗn hợp như tăng tỷ lệ LDL/HDL, tăng tỷ lệ LDL/TG, hoặc tăng cả 3 thành phần trên, trong đó loại tăng LDL – C và tăng cholesterol toàn phần là hai loại được chú ý nhiều nhất vì rối loạn này có thể điều chỉnh bằng cách thay đổi lối sống hoặc dùng thuốc.
Nhiều nghiên cứu dựa trên kết quả của các thử nghiệm ngẫu nhiên, đối chứng, đa trung tâm cho thấy giảm cholesterol toàn phần và LDL – C có thể phòng ngừa được nguy cơ tim mạch.
Rối loạn lipid máu có thể do các nguyên nhân nguyên phát như do di truyền, hay do các biến đổi về gen làm thay đổi quá trình chuyển hóa lipid trong cơ thể hoặc do các nguyên nhân thứ phát như do chế độ ăn giàu chất béo, do mắc các bệnh như béo phì, tiểu đường, giảm hoạt động của tuyến giáp, tuyến yên, do mắc hội chứng thận hư hoặc là do sử dụng thuốc.
Chỉ số lipid máu ở mức bình thường, mức ranh giới và mức nguy cơ cao ở người lớn được liệt kê rõ trong bảng dưới đây
| Chỉ số | Mức bình thường | Mức ranh giới | Mức nguy cơ cao |
| Total Cholesterol
TC |
<200 mg/dL (5,1 mmol/L) |
200–239 mg/dL (5,1–6,2 mmol/L) |
≥240 mg/dL (6,2 mmol/L) |
| Cholesterol tốt
HDL – C |
≥60 mg/dL (1,5 mmol/L) |
Nam: 40–59 mg/dL (1,0–1,5 mmol/L)
50–59 mg/dL (nữ) (1,3–1,5 mmol/L) |
Nam: <40 mg/dL (1,0 mmol/L)
Nữ: <50 mg/dL (1,3 mmol/L) |
| Cholesterol xấu
LDL – C |
<100 mg/dL (2,6 mmol/L) (bình thường)
100–129 mg/dL (2,6–3,3 mmol/L) (gần đạt) |
130–159 mg/dL (3,3–4,1 mmol/L) | 160–189 mg/dL (4,1–4,9 mmol/L) (nguy cơ cao)
≥190 mg/dL (4,9 mmol/L) (nguy cơ rất cao) |
| Triglycerid
TG |
<150 mg/dL (1,7 mmol/L) | 150–199 mg/dL (1,7–2,2 mmol/L) | 200–499 mg/dL (2,2–5,6 mmol/L) (nguy cơ cao)
≥500 mg/dL (5,6 mmol/L) nguy cơ rất cao |
| Non-HDL-cholesterol | <130 mg/dL (3,3 mmol/L) (bình thường)
130–159 mg/dL (3,3–4,1 mmol/L) (gần đạt) |
160–189 mg/dL (4,1–4,9 mmol/L)(đường biên giới cao) | 190–219 mg/dL (4,9–5,7 mmol/L) (nguy cơ cao)
>220 mg/dL (5,7 mmol/L) (nguy cơ rất cao) |
| TG/HDL-C | <2 | >4 (nguy cơ cao)
>6 (nguy cơ rất cao) |
|
| TC/HDL-C | <4,4 | ||
| LDL/HDL-C | <2,9 | ||
| Non-HDL/HDL-C | <3,5 |
Phân loại rối loạn mỡ máu
Phân loại rối loạn lipid máu theo hệ thống phân loại Fredrickson như sau
| Type | Dạng lipoprotein | Cholesterol toàn phần | Triglycerid toàn phần | Tần suất gặp |
| I | CM | Bình thường | ++ | < 1% |
| IIa | LDL | ++ | Bình thường | 10 % |
| IIb | LDL/VLDL | ++ | + | 40% |
| III | IDL | + | + | < 1% |
| IV | VLDL | Bình thường – + | ++ | 45 % |
| V | CM
VLDL |
+ | ++ | 5 % |
Trong đó:
+ : mức độ tăng từ nhẹ đến vừa phải
++: mức độ tăng từ vừa phải đến cao hay trầm trọng
Type IIa được gọi là tăng cholesterol đơn thuần
Type IIb được gọi là tăng lipid máu dạng hỗn hợp
Type IV được gọi là tăng triglycerid đơn thuần.
Tỷ lệ bệnh nhân có rối loạn lipid máu theo kiểu IIb và IV chiếm chủ yếu.
Hệ thống phân loại theo Fredickson tương đối đơn giản dựa trên các chỉ số về hóa sinh, tuy nhiên nó không đề cập đến các biểu hiện về mặt lâm sàng cũng như là các bệnh mắc phải do quá trình tiến triển của bệnh, đồng thời cũng không đề cập đến nồng độ HDL – C trong huyết tương, trong khi tăng HDL – C đã được rất nhiều nghiên cứu chứng rằng đây là yếu tố nguy cơ độc lập của bệnh động mạch vành.
Tuy nhiên, hệ thống phân loại này đã được tổ chức y tế thế giới (WHO) sử dụng làm hệ thống phân loại chuẩn cho toàn thế giới vào năm 1972.
Ngoài ra có thể phân loại rối loạn lipid máu theo Degennes:
- Tăng Cholesterol đơn thuần: Total Cholesterol >200 mg/dl và Triglycerid <200 mg/dl
- Tăng Triglycerid đơn thuần: Cholesterol < 200 mg/dl và Triglycerid >200 mg/dl
- Tăng lipid máu tổng hợp: Cholesterol >200 mg/dl và Triglycerid > 200 mg/dl.
Rối loạn chuyển hóa lipid theo Y học cổ truyền
Chuyển hóa Tân dịch trong cơ thể
Theo y học cổ truyền, tân dịch là tất cả các chất dịch bình thường trong cơ thể, trong đó tân là chất trong, dịch là chất đục.
Tân dịch là cơ sở vật chất cho sự sống, do dinh dưỡng của đồ ăn hóa thành, nhờ sự khí hóa của tam tiêu đi khắp cơ thể, nuôi dưỡng các phủ tạng, cơ nhục, kinh mạch và bì phu
Cơ chế bệnh sinh
– Tỳ là nguồn sinh đàm: Tỳ khí hư yếu không thực hiện được công năng vận hóa thủy cốc khiến chất thanh không thăng lên, chất trọc khó giáng xuống, chất tinh vi của thủy cốc không thể vận hóa lưu chuyển bình thường, tụ lại hóa thành đàm trọc gây bệnh. Mặt khác tỳ thổ suy yếu không chế được thủy thấp ngưng đọng thành đàm.
– Thận là gốc của đàm: Thận dương hư suy, hỏa không làm ấm được thổ, thủy thấp và tân dịch không hóa khí được tràn lên thành đàm. Thận âm hư tổn, hư hỏa ở hạ tiêu chưng bốc hun nấu tân dịch cũng thành đàm.
– Phế khí hư suy: Mất khả năng túc giáng thông điều thủy đạo, thủy dịch ngưng lại thành đàm hoặc phế âm bất túc, âm hư hỏa vượng, hư hỏa hun nấu tân dịch cũng tạo thành đàm
Các nghiên cứu về thuốc Y học cổ truyền điều trị rối loạn chuyển hóa lipid
Cây xạ đen
Thành phần hóa học trong xạ đen gồm các hoạt chất Falavonoid (chất chống oxy hóa, tác dụng phòng chống ung thư); Saponin Triterpenoid (có tác dụng chống nhiễm khuẩn); Quinon (có tác dụng làm cho tế bào ung thư hóa lỏng dễ tiêu).
Xạ đen đã được sử dụng trong nhiều bài thuốc và thực phẩm chức năng để phòng và hỗ trợ điều trị các bệnh ung thư, bảo vệ gan, viêm gan, huyết áp cao, kết hợp với một vài dược liệu khác như tam thất, curcumin… và còn dùng để điều trị máu nhiễm mỡ, gan nhiễm mỡ.
Giảo cổ lam
Thành phần chính của giảo cổ lam là flavonoid và saponin, ngoài ra còn chứa các vitamin và khoáng chất như selen, kẽm, mangan, sắt, phốt pho…
Theo nghiên cứu, cây giảo cổ lam 7 lá là loại có chứa nhiều hoạt chất saponin nhất, gấp 3 – 4 lần nhân sâm. Cây giảo cổ lam 5 lá là đặc trưng và phổ biến nhất, còn loại giảo cổ lam 3 lá thì ít sử dụng vì ít tính năng hơn hai loại còn lại.
Trong dân gian, giảo cổ lam có tác dụng: tăng cường chức năng gan, làm mát gan, giải độc gan, hạ men gan; có tác dụng hạ mỡ máu, giảm lượng cholesterol. Cây thuốc này còn có tác dụng ngăn ngừa xơ vữa mạch máu, giúp hạ huyết áp, phòng biến chứng về tim mạch; giúp hạ đường huyết và ngăn ngừa các biến chứng cho bệnh nhân bị tiểu đường, có tác dụng tốt cho bệnh nhân tiểu đường type 2.
Qua nhiều nghiên cứu khoa học được công bố, một số tác dụng chính của giảo cổ lam có thể được kể ra như sau:
- Giúp làm giảm cholesterol máu, ngăn ngừa xơ vữa mạch máu, giúp lưu thông máu dễ dàng lên não
- Giúp ổn định lượng đường trong máu, tăng bài tiết insulin, tăng độ nhạy cảm của tế bào với insulin
- Giúp ổn định huyết áp, phòng ngừa các biến chứng tim mạch
- Chống oxy hóa, tăng cường khả năng miễn dịch và kháng u
- Thúc đẩy quá trình oxy hóa chất béo, tăng chuyển hóa mỡ dư thừa, cải thiện tình trạng béo phì.
Bụp giấm (Hồng hoa/Atiso đỏ)
Bụp giấm chứa anthocyan 1,5%, cacid hữu cơ, nhựa, đường, alcaloid. Hoạt chất hibithocin trong đài hoa được các chuyên gia dược lý người Senegal chứng minh là có tác dụng điều hòa cholesterol máu và làm giảm huyết áp. Hibithocin giúp thay đổi một cách ấn tượng các chỉ số mỡ máu bị rối loạn và đưa về mức cân bằng. Đồng thời giúp làm tăng HDL là chỉ số tốt cho cơ thể.
Các nhà khoa học Việt Nam đã tìm được công thức có tác dụng vượt trội khi sử dụng phối hợp Cây xạ đen, Giảo cổ lam, Bụp giấm với các dược liệu khác. Năm 2018, viện Hàn lâm khoa học đã công bố đề tài “Nghiên cứu chiết xuất và đánh giá tác dụng hạ mỡ máu của bài thuốc phối hợp ba dược liệu Xạ đen, Giảo cổ lam và Bụp giấm” với kết quả rất ấn tượng.
Tác giả đề tài là PGS. TS Lê Minh Hà cùng cộng sự cho biết: Chế phẩm phối hợp ba dược liệu trên cho tác dụng giảm cholesterol 41,37%, Triglycerid 41,63%, LDL 27,77%, làm tăng HDL 9.87% – điều này có ý nghĩa hết sức quan trọng trong việc dự phòng các vấn đề về tim mạch.